【指南与共识】侵袭性肺真菌病诊断路径专家共识(2024 版)(第二期)
发布时间2025-04-30 丨 来源:丹娜生物 丨 浏览量 1319
在IFD中,侵袭性肺真菌病(invasive pulmonary fungal disease,IPFD)占比最高。IPFD患者通常病情较重,临床表现不典型,易误诊和漏诊,导致救治率低、医疗负担重、住院时间长。针对IPFD的诊断难题,中华医学会检验医学分会、中国医师协会呼吸医师分会、中国医药教育协会真菌病专业委员会等国内学术团队,以及欧洲医学真菌学联盟、国际人类和动物真菌学学会、欧洲临床微生物和感染病学会等国际组织相继发布了一定数量的指南和共识,明确了各类IPFD的诊断方法和标准,并已作为国内临床实践重要的参考。然而,上述诊断指南尚未解答如下三方面问题,即疾病诊断思路、具体检验方法和检查策略、最佳治疗时机和治疗方案。
本期推送的主要内容为侵袭性肺真菌病的诊断路径。
诊断路径
为建立IPFD的标准化诊断流程和方法,提高诊断效率和准确性,专家组基于现有国内外指南,综合最新临床研究证据、专家经验和我国当前医疗实践的现状,制定了IPFD标准化诊断路径(图 1)。
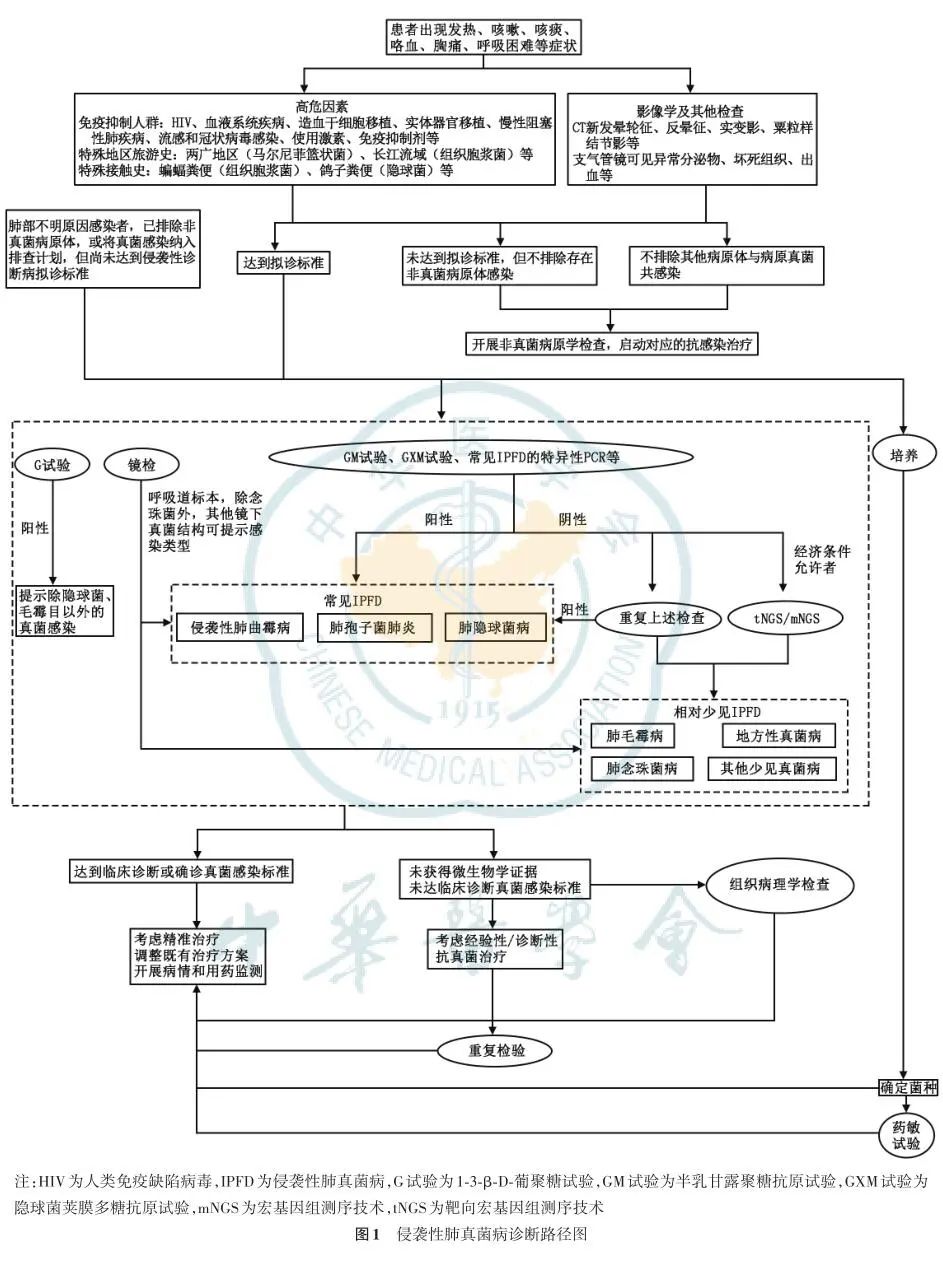
本路径整合了现有的临床指南/共识中与IPFD有关的诊断策略,涉及的诊断方法在《侵袭性真菌病实验室诊断方法临床应用专家共识》《侵袭性真菌病真菌学检查指南》等指南/共识中已作推荐,且明确了各类方法标本送检要求、结果解读及临床意义。本路径的制定充分考虑了IPFD发病率高低差异,在临床线索未指向特定IPFD的情况下,推荐优先诊断或排除高发IPFD(隐球菌肺炎、肺孢子菌肺炎、侵袭性肺曲霉病),再考虑其他发病率较低的疾病,以避免浪费医疗成本。在具体检验方法的选择上,国内外指南推荐但尚未在我国临床开展的检验项目,本共识不做推荐;收费较高且有替代诊断方案的,不做优先推荐。具体来说,对于出现疑似真菌感染症状和体征的患者,应重点询问特定接触史(鸽粪、蝙蝠粪等)和旅游史,并评估免疫状态和潜在的基础疾病(如血液病、癌症、HIV/AIDS 等)。影像学检查是诊断IPFD的重要临床依据,通常首选高分辨率CT,可显示肺部的结节病灶、实变、空洞,及“晕征”“新月征”等特定的征象,帮助区分不同类型的肺部真菌感染。如需鉴别诊断及进一步明确血管是否受累,建议做CT增强检查。评估以上宿主因素和临床表现,对符合欧洲癌症研究和治疗组织/侵袭性真菌感染协作组(EORTC/MSG)所制定的2019年版真菌病拟诊标准的患者,推荐尽快在抗真菌治疗前采集血清、BALF、痰液等标本,按照本共识推荐路径开展真菌学检查。对于未达到IPFD拟诊标准且计划将真菌病原体纳入肺部不明原因感染排查计划者,也推荐按此路径开展检查。
建议依据临床线索,选择即刻开展如下检验:镜检(痰液、支气管肺泡灌洗液等)、培养(痰液、支气管肺泡灌洗液等)、1‑3‑β‑D‑葡聚糖试验(1‑3‑β‑D‑glucan test,G试验)(血清)、半乳甘露聚糖抗原(galactomannan antigen,GM)试验(血清、肺泡灌洗液)、隐球菌荚膜多糖抗原(cryptococcal capsular polysaccharide antigen,GXM)试验(血清 、脑脊液)、常见IPFD的特异性PCR(痰液、支气管肺泡灌洗液等)。除培养外,上述检查最快可在当日或次日报告结果。如为阴性结果,可进行重复检查以提高检出率,如经济条件允许可考虑开展宏基因组测序(metagenomic next-generation sequencing,mNGS)或靶向宏基因组测序(targeted metagenomic next-generation sequencing,tNGS)以排查潜在少见病原体。若患者达到“临床诊断”或“确诊”真菌感染标准,即可开展精准抗真菌治疗。对于未获得充足微生物学证据(即未达到“临床诊断”真菌感染标准)的患者,可考虑开展经验性或诊断性治疗,持续关注病情进展并等待培养鉴定及药敏结果,身体条件允许者可考虑组织病理学检查,并根据上述结果调整治疗方案。
对于拟诊特定IPFD的患者,建议按如下策略开展真菌学检查。
拟诊侵袭性肺曲霉病者
优先进行镜检、培养、GM试验和曲霉PCR等快速检测方法;等待培养物鉴定结果(如鉴定为土曲霉,应关注其唑类耐药性并调整抗真菌方案),有条件的单位推荐开展曲霉药敏试验;患者条件允许且进一步诊断需要,可考虑组织病理学检查,但对于存在出血风险或一般健康状况较差的患者,不建议将组织病理学检查作为优先选择。
说明:(1)建议常规联合使用曲霉PCR检测与GM试验,以增加侵袭性肺曲霉病的检出率。推荐进行2次以上曲霉PCR检测,以提高诊断的特异性和检出率。(2)对呼吸衰竭患者、已启动抗真菌治疗的患者、高度怀疑侵袭性肺曲霉病但血清GM阴性的患者,以及高度怀疑侵袭性肺曲霉病且存在假阳性干扰因素的患者,建议优先开展BALF的GM试验。(3)对已经启动抗真菌治疗的患者,由于GM试验的敏感性可能降低,建议重点关注PCR检测的结果,以诊断或排除侵袭性肺曲霉病。(4)对镜下可见疑似曲霉菌组织成分的石蜡切片,建议进行曲霉PCR检测。
拟诊肺孢子菌肺炎者
由于肺孢子菌肺炎进展迅速,推荐优先开展镜检、特异性PCR检测、G试验;如有必要且条件允许,可进行组织病理学检查。
说明:(1)BALF六胺银染色镜检或肺活检查见菌体,是肺孢子菌肺炎诊断的金标准。然而敏感性较低,故其阴性结果不能作为排除诊断的依据 。(2)建议常规联用肺孢子菌特异性PCR检测和G试验。肺孢子菌特异性PCR具有高敏感性且能确定菌种,但难以区分感染/定植,而G试验的阴性结果有助于排除定植。(3)建议检测淋巴细胞计数、淋巴细胞功能、血清乳酸脱氢酶、血氧饱和度等非微生物学指标,以便评估疾病的严重程度和预后。
拟诊肺隐球菌病者
推荐优先进行常规镜检、墨汁染色、培养、GXM试验;表现中枢神经系统症状者,尽快行腰椎穿刺,并对脑脊液进行压力、生化以及真菌学检测(墨汁染色、培养和GXM 试验);如有必要且条件允许,可进行组织病理学检查。
说明:(1)建议常规联合使用墨汁染色、真菌培养和GXM试验。同时,可考虑进行G试验、GM 试验和高发IPFD的多重PCR联检,以排除其他真菌感染并进一步提高隐球菌的检出率。(2)由于目前部分地区缺少隐球菌GXM试验收费编码,无法合理收费。而PCR法有相应的收费标准,所以在这种情况下可将PCR方法作为首选推荐。(3)建议培养物行分子鉴定(微生物质谱或Sanger测序),以区分格特隐球菌复合体和新生隐球菌复合体。这2种感染在流行病学特征、临床表现、治疗策略、死亡率和后遗症方面有显著差异。(4)目前不建议常规对初始治疗患者进行隐球菌抗真菌药敏试验,但建议对治疗失败患者开展药敏试验,主要基于以下考虑:隐球菌对一线用药的耐药率较低,尚无隐球菌药敏试验流行病学折点,临床研究显示药敏试验结果与治疗后菌体负荷下降速度、清除率及生存率等关键指标无相关性。
拟诊肺毛霉病者
推荐抗真菌治疗前尽快采集呼吸道标本并进行镜检、培养;同时进行GM试验和高发IPFD的PCR多联检,以排除曲霉菌、隐球菌和肺孢子菌感染。如有必要且条件允许,可进行组织病理学检查,以镜下观察到的特殊真菌结构作为确诊依据。tNGS或mNGS可作为诊断肺毛霉病的参考手段。
说明:(1)直接镜检是肺毛霉病诊断的重要依据,应特别关注菌丝分隔、分枝角度和宽度等特征。(2)组织病理学检查具有极高诊断价值,但毛霉菌镜下形态可能与曲霉相似,建议请有经验的技术人员确认,或通过曲霉特异性PCR或Sanger测序进一步的鉴别。(3)建议培养物行分子鉴定(微生物质谱或Sanger测序)。(4)不建议对初始治疗的患者常规进行毛霉菌抗真菌药敏试验,因毛霉目对大多数抗真菌药物不敏感,且毛霉目药敏试验方法学尚未完善。
拟诊地方性真菌病者
推荐优先进行镜检、培养、G试验;同时进行GM试验和高发IPFD的PCR多联检,以排除曲霉菌、隐球菌和肺孢子菌感染。如有必要且条件允许,可进行组织病理学检查,以镜下观察到的特殊真菌结构作为确诊依据。tNGS或mNGS可作为诊断地方性真菌病的参考手段。
说明:(1)GM试验推荐作为艾滋病患者马尔尼菲篮状菌感染的辅助诊断方法,与PCR联用可进一步与曲霉菌感染鉴别。(2)相对于mNGS,应优先选择成本更低的包含地方性真菌病原体的小panel的tNGS。(3)应权衡临床获益与实验室生物安全风险。虽然无菌部位标本培养阳性结果可作为诊断的金标准之一,但地方性真菌病的组织培养耗时间长(通常4~6周以上),对早期治疗的指导意义有限。当直接镜检、组织病理学检查或高通量测序等方法已经发现粗球孢子菌、副球孢子菌、组织胞浆菌等高致病真菌时,建议立即停止培养、小培养等操作,以避免实验室播散感染。
拟诊念珠菌肺炎者
推荐优先进行镜检、培养,以及G试验、GM 试验和高发IPFD的PCR多联检,以排除高发真菌感染。条件允许的患者,应考虑进行组织病理学检查,以明确诊断。
说明:(1)需同时满足“肺活检组织中可见致病状态的念珠菌”与“肺活检组织中可见炎症证据”才可确诊为念珠菌肺炎。考虑到该病的罕见且诊断困难,建议的诊断思路为:优先排查是否有系统性(肺外)念珠菌感染,同时排查肺部是否存在其他病原体感染;如仍不明确,在排除出血风险且一般状态允许的情况下,行肺活检术。(2)对尚不符合念珠菌肺炎诊断标准的免疫正常患者,不建议将呼吸道标本念珠菌培养阳性作为启动抗真菌治疗的独立指标,以避免过度治疗。(3)对尚不符合念珠菌肺炎诊断标准的免疫受损患者,如满足临床诊断标准,建议立即开启抗真菌治疗。
拟诊新发、罕见、混合肺部真菌感染
推荐优先进行镜检、培养、G试验;同时进行GM试验和高发IPFD的PCR多联检,以排除曲霉菌、隐球菌和肺孢子菌感染。如条件允许,应尽快进行组织病理学检查以明确诊断。上述真菌学检验可初步提示是否存在真菌感染,但无法明确致病菌种,故建议在重复传统检测方法的同时,采用mNGS或tNGS进行进一步的诊断。
说明:(1)建议从患者的呼吸道标本中提取DNA进行mNGS检测,如未能检出相关病原体,建议获取原始测序数据,并由医学真菌学专家联合生物信息学专家分析、判定是否存在数据库未覆盖的少见或新发病原真菌;(2)tNGS可覆盖大量已知病原体,且价格低于mNGS,但对新发、罕见真菌感染可能漏诊。

